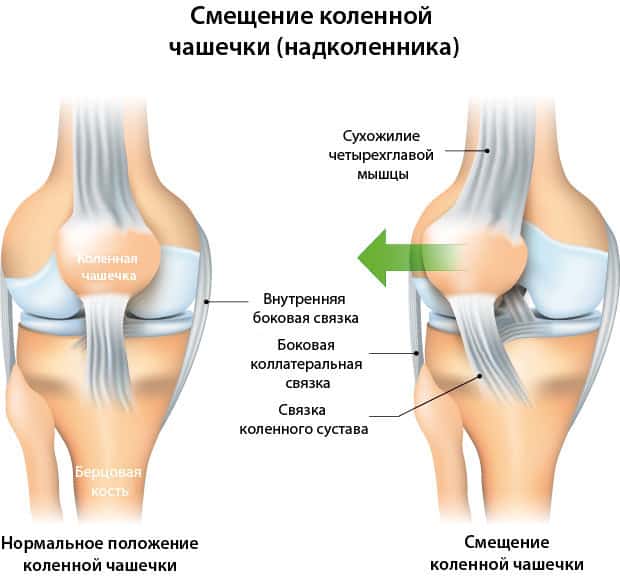
Надколенник (коленная чашечка, пателла) – широкая костная пластина, локализованная внутри сустава и предназначенная для защиты хряща. Представляет сесамовидную кость – костное образование внутри волокон сухожилия квадрицепса бедра. Внутри надколенник покрыт слоем гладкого, скользкого хряща, позволяющего мыщелкам свободно двигаться. Смещение коленной чашечки – редкая патология, вызванная травматическим повреждением коленного сустава либо обусловленная хроническими заболеваниями опорно-двигательного аппарата человека. Подразумевает изменение положения структурных элементов друг относительно друга при сохранении их целостности.
Патологическое изменение положения надколенника на основе факторов патогенеза может быть:
В зависимости от масштабов смещение классифицируют на:
© designua — stock.adobe.com
К смещению коленной чашечки могут привести:
Обычно вызванная травмой дислокация сопровождается разрывами боковых связок. При торсионном горизонтальном смещении повреждается сухожилие квадрицепса со связочным аппаратом пателлы.
К предрасполагающим к привычному смещению надколенника врожденным патологиям относятся:
Описанные выше горизонтальное и привычное пателлярные смещения лечатся хирургическим путем с последующим периодом реабилитации продолжительностью до полугода.
Чаще всего смещение происходит наружу, крайне редко – медиально. Соответственно диагностируется латеральная или медиальная гиперпрессия. Клинические симптомы определяются стадией заболевания:
К числу общих симптомов относятся:
Серьезным осложнением является перелом надколенника со смещением. Проявляется выраженным отеком и гемартрозом. Верхний отломок пателлы в результате рефлекторного сокращения четырехглавой мышцы смещается вверх, а быстро нарастающий кровоподтек опускается вниз до стопы.
Врожденная дислокация встречается крайне редко. Обычно направлена кнаружи. Может быть одно- и двусторонней. Выделяют три степени заболевания:
Диагностировать врожденное смещение пателлы становится возможным после того, как маленький пациент начнет ходить. Поэтому ранняя диагностика патологии затруднена.
Обычно назначается консервативная терапия, направленная на укрепление мускулатуры и связок:
Если врожденное смещение становится привычным – показана операция.
Диагноз ставится на основании:
Классическая схема лечения пателлярного смещения представляет:
Хирургическое лечение показано при:
Методом выбора является артроскопия – малоинвазивный доступ с использованием артроскопа, под контролем которого проводятся хирургические манипуляции.
При отсутствии лечения травма может осложниться следующими патологическими изменениями сустава:
Лечение и период реабилитации занимают от полугода до года в зависимости от наличия сопутствующих повреждений. Восстановительные мероприятия проводятся под контролем травматолога. В целях профилактики могут использоваться поддерживающие повязки. По окончании восстановительного периода рекомендуется санаторно-курортное лечение. Прогноз благоприятный. Обычно спустя 6-9 месяцев работоспособность восстанавливается.
Добавить комментарий
Авторизуйтесь:
Чтобы оставить комментарий, вам необходимо зарегистрироваться на сайте или войти с помощью ранее используемой анкеты соцсети.
Авторизуясь, вы соглашаетесь с правилами пользования сайтом и даете согласие на обработку персональных данных
Авторизуясь, вы соглашаетесь с правилами пользования сайтом и даете согласие на обработку персональных данных
Александр Романов
12 Фев 2020 в 07:00
Александр Романов
12 Фев 2020 в 07:00
К сожалению, в юности мы не придаем этому серьезного значения. В армии у меня была схожая проблема, но я молча терпел, чтобы не комиссовали. Теперь, спустя 15 лет, мое несерьезное отношение к своему здоровью, дает о себе знать.